Gesundheitskommunikation in Kampagnen der Bundeszentrale für gesundheitliche Aufklärung (BZgA)
Obwohl seit dem 7. Juni 2021 alle Menschen in diesem Land ein Impfangebot erhalten können, muss laut Nationaler Impfstrategie die Motivation, sich impfen zu lassen, in der gesamten Bevölkerung weiterhin gestärkt werden.
Die Impfbereitschaft in der Bevölkerung durch eine Impfkampagne zu fördern, ist keine völlig neue gesundheitskommunikative Aufgabe, sondern knüpft an vorhergehende Herausforderungen an (z.B. in der Masernbekämpfung, Nichtraucherförderung, Organspende, HIV-Prävention oder Suchtprävention u.a.m.). Von den gesundheitlichen Aufklärungskampagnen der Vergangenheit war die Kampagne Gib AIDS keine Chance die zuletzt wohl zeitlich längste und komplexeste. Mit der Planung und Ausführung von nationalen Gesundheitskampagnen beauftragt war bislang die BZgA. Der vorliegende Beitrag verfolgt die Absicht, die seit Mitte der 1980er-Jahre gesammelte Expertise in der Durchführung von Kampagnen transparent und für aktuelle und künftige Anwendungen nutzbar zu machen.
Aufgaben, Ziele und Medien im Wandel der Zeit
Seit ihrer Gründung 1967 verfolgt die BZgA das Ziel, Gesundheitsrisiken vorzubeugen und gesundheitsfördernde Risiken zu vermeiden. Mit unterschiedlichsten Aufklärungsmaterialien, Medien und Maßnahmen wird versucht, Wissen, Einstellungen und Fähigkeiten der Menschen zu stärken, sich gesund zu verhalten. In den vergangenen Jahrzehnten sind dabei nicht nur diverse Gesundheitsthemen als Schwerpunktthemen in den Mittelpunkt der Arbeit gerückt worden. Auch der Medieneinsatz selbst war einem raschen Wandel unterworfen (vgl. Nöcker/Quast 2015).
Die unmittelbare Ansprache weiter Bevölkerungskreise durch TV- und Filmproduktionen begann bis in die 1980er-Jahre zunächst mit wenigen Einzelproduktionen und Themen. Mit der industriellen Massenproduktion und Durchdringung privater Haushalte mit Aufnahme- und Abspielgeräten (Tonband, Videorekorder) entstand in der Folgezeit die Möglichkeit, auch diese audiovisuellen Medien für die bevölkerungsweite Aufklärungsarbeit zu nutzen.
Mit der Bedrohung durch das HIV-Virus Mitte der 1980er-Jahre kam es schließlich zu einer Zusammenführung der verschiedenen Kommunikationsmittel und Medienkanäle unter dem konzeptionellen Dach einer Mehr-Ebenen-Kampagne (Gib AIDS keine Chance), die einen crossmedialen Mix aus Printanzeigen, Broschüren, AV-, TV- und Radioformaten nutzte und neben den massenmedialen auch personalkommunikative Instrumente (mobile Ausstellungen und Mitmachparcours) als Zugang zu verschiedenen Akteurs- und Zielgruppen erprobte. Dieses Konzept, eine auf die jeweilige Lebenswelt (Setting) einer Zielgruppe ausgerichtete Mehr-Ebenen-Kampagne, wurde als wirksam bewertet (vgl. Sachverständigenrat 2005, S. 124). Seit Mitte der 1990er-Jahre findet es auch Anwendung in anderen gesundheitlichen Themenfeldern (z.B. illegale Drogen, Alkohol).
Mit Beginn der Internetnutzung erfuhr die konzeptionelle und mediale Ausrichtung der Kampagnen einen weiteren Anpassungs- und Veränderungsimpuls. Bereits 1996 launchte die BZgA ihre erste Homepage und 2001 wurden mit der Website www.drugcom.de erstmals gezielt Konsumenten von Designerdrogen (Ecstasy) angesprochen. In ersten Studien war festgestellt worden, dass vor allem bei Ecstasy-Konsumenten eine hohe Affinität zum PC- und Internetgebrauch bestand (BZgA 1998).
Die rasche technische Entwicklung und der ständige Wandel von Endgeräten, Benutzerschnittstellen, einsetzbaren Applikationen und Anforderungen an Datenvolumina und Datensicherheit markieren die großen Herausforderungen, die beim Einsatz der neuen Technologien zu meistern waren. Hinzu kommt, dass der Einsatz neuer Technologien aufseiten der Adressatengruppen veränderte Erwartungshaltungen erzeugt. Von Informationsanbietern werden vor allem zeitnahe, informelle und individuelle Reaktionen erwartet. Dies gilt besonders bei der Verwendung von Social Media wie Facebook, Twitter, YouTube oder Blogs und Foren, die zu den bevorzugten Kommunikationsmitteln junger Menschen zählen (vgl. Mende u.a. 2013; van Eimeren/Frees 2014). Insbesondere die Verwendung von Social Media in der gesundheitlichen Aufklärung bleibt für die staatliche Gesundheitskommunikation eine ungelöste Herausforderung. Dies gilt nicht nur für die Organisation, den Stil und die Qualität der kommunizierten Inhalte, sondern insbesondere für die Erreichbarkeit der Zielgruppen (Reichweite), die nur zu einem geringeren Teil Portale und Foren öffentlicher Anbieter von Gesundheitsinformationen aufsuchen und sich zunehmend aus privaten und häufig nicht qualitätsgesicherten Informationsquellen informieren.
Möglichkeiten und Grenzen von Massenkommunikation
Mit der wachsenden Zahl von Anbietern im Print- und AV-Bereich bei gleichzeitiger Ausrichtung der Angebote (Formate) auf die Bedürfnisse definierter Zielgruppen (Segmentierung) ist inzwischen eine kaum mehr überschaubare Medienlandschaft entstanden. Die Vielfalt und damit verbundene Differenzierung der Angebotsformen und -kanäle gestatten einerseits eine gezieltere Ansprache einzelner Gruppen innerhalb der Gesellschaft (z.B. schwangere Frauen, Eltern mit Kleinkindern). Sie erfordern andererseits, vor allem bei bevölkerungsweiten Kampagnen, eine detaillierte Kenntnis des Mediennutzungsverhaltens diverser Zielgruppen und der relevanten Medienkanäle bzw. ihrer zunehmenden Konvergenz, über die diese Zielgruppen erreicht werden können. Eine fundierte Mediaplanung ist damit zum wesentlichen Bestandteil gesundheitskommunikativer Maßnahmenplanung geworden, die sich über verschiedene Mediensparten (Außenwerbung, Anzeigen, redaktionelle Berichterstattung, Radio- und Fernsehspots, Internet) erstreckt. Allerdings sollten auch unter günstigen Bedingungen der Planung und Durchführung von einzelnen Interventionen wie TV-Spots oder Großplakaten die Erwartungen in Bezug auf unmittelbare positive Veränderungen im Gesundheitsverhalten der Adressaten zurückhaltend bleiben (vgl. Abroms/Maibach 2008). Dies gilt in besonderer Weise für die Wirkung medial erzeugter Furchtappelle in der Gesundheitskommunikation, die kontrovers diskutiert und – wie Barth und Bengel (1998) konstatieren – differenziert betrachtet werden müssen. Auch in der jüngeren Forschungsliteratur finden sich dazu weiterhin keine eindeutigen Empfehlungen für deren Verwendung (Ort 2019). Stattdessen wird vermehrt der Einsatz sozialer Appelle als Alternative für Gesundheitsthemen mit hoher sozialer Relevanz diskutiert.
Soziale Appelle zielen auf das Verhältnis zu anderen Menschen und die sozialen Motive für das betreffende gesundheitsrelevante Verhalten.
Aber auch hier sind die empirischen Ergebnisse nicht eindeutig bzw. teilweise noch zu wenig erforscht (Reifegerste 2019).
Noch weniger gesichert ist die Wirkung massenmedial verbreiteter Botschaften, wenn auf bereits praktiziertes gesundheitsriskantes Verhalten wie Rauchen oder Alkoholkonsum – mit dem Ziel der Reduktion oder Abstinenz – Einfluss genommen werden soll. Ursache hierfür sind die Vielzahl der Faktoren, die individuelles Verhalten beeinflussen, sowie die Einbettung des individuellen Verhaltens in soziale und institutionelle Kontexte. Hinzu kommt, dass Kommunikation kein einfacher, linearer Übertragungsprozess von Information ist, sondern ein interpretativer Vorgang, dessen Ergebnis ungewiss ist und ganz wesentlich von den Rezipienten und Rezipientinnen selbst bestimmt wird. Kommunikation beginnt demnach erst mit dem Verstehen und nicht, wie oft angenommen wird, bereits mit der Verbreitung einer Botschaft (Watzlawick u.a. 2000)
Der Einsatz eines einzelnen massenkommunikativen Mediums (z.B. Fernsehspot, Anzeigen) zur Beeinflussung individuellen Gesundheitsverhaltens ist deshalb nur in besonderen Fällen Erfolg versprechend. Voraussetzung dafür ist, dass die Botschaften die Adressaten und Adressatinnen tatsächlich erreichen, von diesen verstanden und schließlich akzeptiert werden. Letzteres gelingt leichter, wenn das gewünschte Verhalten von hohem subjektivem Wert und Nutzen, einfach zu realisieren sowie konfliktfrei mit anderen Interessen zu vereinbaren ist und bei geringen oder neutralen Kosten realisiert werden kann. Da diese Voraussetzungen in der Gesundheitsförderung und Prävention, insbesondere bei den von Lebensstil und Lebensweisen geprägten gesundheitsriskanten Verhaltensweisen selten gegeben sind, sind die möglichen Wirkungen der Kommunikation durch Massenmedien deutlich begrenzt.
Als gesichert gilt, dass
- Massenmedien Aufmerksamkeit auf ein Thema lenken und ein positives Klima für gesundheitsförderliches Verhalten erzeugen können. Von der Aufmerksamkeit und Akzeptanz kann eine wichtige Unterstützung für Aktivitäten und präventive Angebote ausgehen, die ohne diese Aufmerksamkeit und Aufwertung von den Adressaten und Adressatinnen gar nicht in Anspruch genommen würden.
- Massenkommunikativ verbreitete Botschaften können bestehendes Verhalten absichern bzw. verstärken. Jugendliche Nichtraucher und Nichtraucherinnen in ihrem Verhalten zu bestätigen, gelingt z.B. leichter, als Raucher und Raucherinnen zur Reduktion oder Abstinenz zu veranlassen.
- Massenmedial verbreitete Informationen können Wissenslücken verringern oder falsche Informationen korrigieren und wichtige Hilfsangebote bekannt machen. Sie tragen damit zu einer verbesserten Ressourcenwahrnehmung bei.
- Medien sind eine Quelle für Beobachtungslernen. Dort präsentierte Vorbilder (Testimonials) sind Lernmodelle, die über Identifikation nachgeahmt werden können.
Massenmediale Kampagnen der BZgA
Die Wirkung massenkommunikativ verbreiteter Botschaften in der Prävention und Gesundheitsförderung kann jedoch deutlich gesteigert werden, wenn diese Teil einer umfassenderen Kampagnenstrategie sind. Umfassend meint hier eine komplexe, meist längerfristig ausgeführte Interventionskette von Einzelmaßnahmen. Dabei werden massen- und personalkommunikative Elemente miteinander verknüpft. Die diversen massenkommunikativen Elemente bilden dabei das „kommunikative Dach“ der Kampagne. Unter diesem Dach werden personalkommunikative Maßnahmen angeboten, zu denen Gesprächs,- Beratungs-, Trainings- oder Mitmachaktivitäten gezählt werden. Kennzeichnend für die Personalkommunikation ist – im Unterschied zu der Massenkommunikation – die persönliche Ansprache bzw. eine Gesprächsmöglichkeit mit einer Kontaktperson, die gezielt auf individuelle Fragen und Problemstellungen eingehen kann. Die Ergänzung massenmedialer Kommunikation durch personalkommunikative Angebote wird im Hinblick auf die langfristige Stabilität der Ergebnisse als entscheidend angesehen.
Beispiele sind die seit Mitte der 1980er-Jahre durchgeführte Kampagne Gib AIDS keine Chance oder die 2009 gestartete Jugendkampagne Kenn Dein Limit, die über Risiken von übermäßigem Alkoholkonsum informieren und zum verantwortungsvollen Umgang mit Alkohol anregen soll. Die Architektur dieser Kampagnen (siehe Abb. 1) basiert auf einem systematischen, theoriebasierten Planungs- und Steuerungsprozess, der der Logik der zielorientierten Projektplanung (ZOPP) folgt.
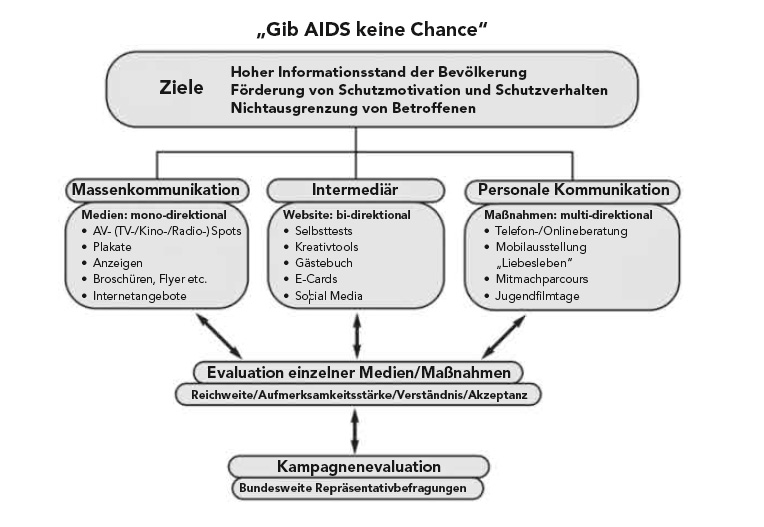
In der Kampagnenentwicklung werden dabei folgende Stufen durchlaufen. Zuerst wird auf der Basis einer definierten epidemiologischen Ausgangslage (1) (z.B. Inzidenzrate von Neuinfektionen) eine Definition von Kampagnenzielen (2) und eine Zielgruppenanalyse (3) vorgenommen. Bereits bei der Zieldefinition und Zielgruppenauswahl wird auf theoretische Modelle (4) zurückgegriffen, die erläutern, wie das Problem entsteht. Sie leiten damit die Suche nach solchen Faktoren, die die Probleme verursachen und die gleichzeitig auch verändert werden können. Beispiele für solche Theorien sind z.B. das Modell der Gesundheitsüberzeugungen, des geplanten Verhaltens oder die Sozial-kognitive Lerntheorie. Darüber hinaus werden Veränderungstheorien (5) benötigt, um die Interventionsplanung anzuleiten (Glanz u.a. 2015). Veränderungstheorien erlauben, schon bei der Planung konkrete Aussagen und Annahmen zu formulieren, warum eine Kampagne erfolgreich sein kann, und bieten damit zugleich konkrete Anknüpfungspunkte für die Evaluation. Solche auf individuelles Verhalten gerichtete Veränderungstheorien sind z.B. das Transtheoretische Modell (Prochaska u.a. 2015) oder das darauf aufbauende Konzept des Motivational Interviewings (Miller/Rollnick 2015). Das Interventionskonzept (6) schließlich beschreibt das Zusammenspiel der einzelnen Maßnahmen und kann als eine Art Regieanweisung verstanden werden, mit der die geplanten Maßnahmen implementiert werden. Dieser Prozess wird fortlaufend beobachtet und durch geeignete Evaluationsmaßnahmen (7) begleitet. Auf der Basis dieses systematischen Vorgehens lassen sich dann die Wirkungen der Kampagnen überprüfen und Erfolge ausweisen oder Schwächen beseitigen.
Solch ein systematisches Planen und Ausführen von Gesundheitskampagnen hat insbesondere in den angelsächsischen Ländern eine längere Tradition und war bis vor einigen Jahren in den Strukturen des britischen Gesundheitswesens angemessen verankert (COI)1. Dort wurde auch immer wieder eine kritische Diskussion über die Evidenz von kommunikativen Kampagnen zur Verhaltensprävention im Vergleich zu Maßnahmen der Verhältnisprävention geführt. Allerdings hat sich dort unter den Einflüssen der jüngeren neurowissenschaftlichen Forschung das strategische Denken in nationalen Gesundheitskampagnen deutlich verändert. Basierend auf neuropsychologischen Forschungserkenntnissen (Dolan u.a. 2012) soll Verhaltensänderung nicht mehr nur durch informationsgestützte, bewusste Entscheidungsprozesse (reflexives System), sondern durch die Ansprache unbewusster mentaler Prozesse (automatisches System) initiiert werden. Diese auf der Logik des Nudge-Ansatzes (Thaler/Sunstein 2008) fußende Kampagnenstrategie führte rasch zu einer kontroversen Debatte in der Öffentlichkeit, die im Vorwurf gezielter Manipulation gipfelte und kurz darauf zur Beendigung dieser gesundheitspolitischen Initiative führte. Im deutschsprachigen Raum fand dieser Ansatz bislang kaum Beachtung (BZgA 2014).
Der programmatische Slogan „Make the healthier choices, the easier choices“ findet dagegen auch unter den Akteuren in der Gesundheitsförderung hierzulande zunehmend Verbreitung.
In seinem Gutachten für das Gesundheitswesen in Deutschland hat der Sachverständigenrat (2005) den Begriff der „Mehr-Ebenen-Präventionskampagnen“ definiert und damit die Position von Präventionskampagnen im Spannungsfeld von Verhaltens- und Verhältnisprävention deutlich markiert. Mehr-Ebenen-Kampagnen sind dadurch gekennzeichnet, dass sie drei Interventionsebenen (Person, Setting/sozialer Nahraum, Gesellschaft) unterscheiden und Maßnahmen für diese unterschiedlichen Ebenen konzipieren. Ein solcher Medien- und Maßnahmenmix, der zugleich verschiedene Interventionsebenen berücksichtigt, ist ein hochkomplexes und aufwendiges Vorhaben. Dieser Ansatz geht damit weit über das in der Kommunikationswissenschaft verbreitete Verständnis einer medialen Kampagne hinaus. Er berücksichtigt die kontextuellen Rahmenbedingungen für Gesundheitsverhalten im Sinne des Setting-Ansatzes (Hartung/Rosenbrock 2018) und bezieht dabei auch strukturelle Veränderungen im Sinne der Verhältnisprävention mit ein.
Eine der erfolgreichsten Mehr-Ebenen-Kampagnen gegen das Rauchen war das 1989 begonnene California Tobacco Control Program (CTCP), das nicht nur zu einem deutlichen Rückgang des Tabakkonsums und der aktiv Rauchenden führte, sondern auch die tabakinduzierten Kosten im Gesundheitswesen nachweislich reduzierte (Lightwood u.a. 2008). Kernstück dieses Programms war eine mediale Kampagne, die auf die Veränderung sozialer Normen im Zusammenhang mit Tabakkonsum zielte. Geplant wurde die indirekte Einflussnahme auf akute und potenzielle Raucher und Raucherinnen durch ein soziales Milieu und ein legales Umfeld, in dem der Konsum von Tabak weniger wünschenswert, akzeptabel und weniger verfügbar sein sollte. Die Kampagne führte zu erheblichen Konflikten mit der Tabakindustrie, die jedoch aufgrund ausreichender politischer Unterstützung für die Kampagne keine Veränderung der Strategie erzwingen konnte.
Perspektive
Mit Blick auf die potenzielle Wirksamkeit solch komplexer Mehr-Ebenen-Kampagnen stellt sich die Frage, ob diese nicht auch als Blaupause zur Förderung der Impfbereitschaft in Zeiten der Coronapandemie dienen könnten. Die aktuelle Impfkampagne Deutschland krempelt die #ÄrmelHoch des Bundesministeriums für Gesundheit (BMG) deckt derzeit nur einen kleinen Teil der möglichen Maßnahmen und Medien sowie strukturellen Interventionen ab, die in einer umfassenden Mehr-Ebenen-Kampagne enthalten sein sollten. Insbesondere der Verzicht auf personalkommunikative Angebote auf dem Informationsportal zusammengegencorona.de erscheint erklärungsbedürftig, denn damit wird die Gelegenheit verpasst, Bürger, die in ihrer Impfbereitschaft ambivalent sind, zu erreichen und bei ihrer Entscheidungsfindung aktiv zu unterstützen. Darüber hinaus könnte der direkte und erweiterte Dialog mit Nutzern für die Gesundheitspolitik selbst hilfreich sein, um zu verstehen, in welcher Weise die öffentliche Debatte über Corona Ambivalenz und Skepsis gegenüber dem Impfen noch verstärkt hat. Die #ÄrmelHoch-Kampagne des BMG gibt zum Abbau solcher Vorbehalte leider keine Anstöße.
Stattdessen wird derzeit die Verfügung einer Impfpflicht diskutiert, die allerdings mit noch entschiedenerem Widerstand von Kritikern und Impfgegnern und einer Zuspitzung der Konflikte quer durch die Gesellschaft einhergehen dürfte. Auch in der frühen Phase der Aidspandemie war eine vergleichbare Konfliktlage mit einer Diskussion über Zwangsmaßnahmen (z.B. Konzentrationslager für HIV-Positive, Zwangstestungen) gegeben. Rückblickend lässt sich festhalten, dass dieser Konflikt und die ihm zugrunde liegende Gesundheitsgefahr in einem gesellschaftlichen Lernprozess (Müller 2019) kommunikativ bewältigt werden konnten. Das dabei entstandene Kampagnenmodell (siehe Abb. 1) war dabei ein ganz wesentlicher Faktor.
Es scheint notwendig, darauf aufmerksam zu machen, dass dieses Wissen bislang nur unzureichend genutzt wird.
Anmerkung:
1) Central Office of Information: UK government’s marketing and communications agency
Literatur:
Abroms, L. C./Maibach, E. W.: The Effectiveness of Mass Communication to Change Public Behavior. In: The Annual Review of Public Health, 29/2008, S. 219 – 234
Barth, J./Bengel, J.: Prävention durch Angst? Stand der Furchtappellforschung. Köln 1998
BZgA (Hrsg.): Prävention des Ecstasykonsums. Empirische Forschungsergebnisse und Leitlinien. Dokumentation eines Statusseminars der BZgA vom 15. bis 17. September 1997 in Bad Honnef. Köln 1998
BZgA (Hrsg.): Neuroscience – Beiträge der Neurowissenschaften für Prävention und Gesundheitskommunikation. Ergebnisse des Werkstattgesprächs der BZgA mit Hochschulen am 9. Juli 2013 in Köln. Köln 2014
Dolan, P./Hallsworth, M./Halpern, D./King, D./Metcalfe, R./Vlaev, I.: Influencing behaviour: The mindspace way. In: Journal of Economic Psychology, 1/2012/33, S. 264 – 277
Eimeren, B. van/Frees, B.: Ergebnisse der ARD/ZDFOnlinestudie 2014. 79 Prozent der Deutschen online – Zuwachs bei mobiler Internetnutzung und Bewegtbild. In: Media Perspektiven, 7 – 8/2014, S. 378 – 396
Glanz, K./Rimer, B. K./Viswanath, K. (Hrsg.): Health Behavior. Theory, Research, and Practice. San Francisco 20155
Hartung, S./Rosenbrock, R.: Settingansatz – Lebensweltansatz. In: BZgA (Hrsg.): Leitbegriffe der Gesundheitsförderung und Prävention. Glossar zu Konzepten, Strategien und Methoden. Köln 2018. Abrufbar unter: doi:10.17623/BZGA:224-EBook-2018
Lightwood, J. M./Dinno, A./Glantz, S. A.: Effect of the California Tobacco Control Program on Personal Health Care Expenditures. In: Plos Medicine, 8/2008/5, S. 1.214 – 1.222
Mende, A./Oehmichen, E./Schröter, C.: Gestaltwandel und Aneignungsdynamik des Internets. In: Media Perspektiven, 1/2013, S. 33 – 49
Miller, W.R./Rollnick, S.: Motivierende Gesprächsführung. Motivational Interviewing. Freiburg im Breisgau 20154
Müller, W.: „Der Lernprozess der Gesellschaft bestand damals darin, die bestehenden Unterschiedlichkeiten zu akzeptieren“. Ein Fachgespräch mit Wolfgang Müller. In: BZgA (Hrsg.): Diversität in Medien der gesundheitlichen Aufklärung. Beiträge zum Werkstattgespräch mit Hochschulen am 27. November 2018 in Köln. Köln 2019, S. 62 – 68
Nöcker, G./Quast, T.: Internet-Technologien in der Gesundheitsförderung – Entwicklung, Einsatz und Erprobung digitaler Instrumente als Beitrag zur Qualitätsentwicklung. In: BZgA (Hrsg.): Prävention und Gesundheitsförderung in Deutschland. Konzepte, Strategien und Interventionsansätze der Bundeszentrale für gesundheitliche Aufklärung. Sonderheft, 01/2015, S. 172 – 184
Ort, A.: Furchtappelle in der Gesundheitskommunikation. In: C. Rossmann/M. R. Hastall (Hrsg.): Handbuch der Gesundheitskommunikation. Kommunikationswissenschaftliche Perspektiven. Wiesbaden 2019, S. 435 – 446
Prochaska, J.O./Redding, C. A./Evers, K.E.: The Transtheoretical Model and Stages of Change. In: K. Glanz/B.K. Rimer/K. Viswanath (Hrsg.): Health Behavior. Theory, Research, and Practice. San Francisco 20155, S. 97 – 122
Reifegerste, D.: Soziale Appelle in der Gesundheitskommunikation. In: C. Rossmann/M. R. Hastall (Hrsg.): Handbuch der Gesundheitskommunikation. Kommunikationswissenschaftliche Perspektiven. Wiesbaden 2019, S. 493 – 504
Sachverständigenrat: Gutachten des Sachverständigenrates zur Begutachtung der Entwicklung im Gesundheitswesen. Koordination und Qualität im Gesundheitswesen. Deutscher Bundestag, Drucksache 15/5670, 15. Wahlperiode, 09.06.2005
Thaler, R.H./Sunstein, C. R.: Nudge: Improving Decisions about Health, Wealth and Happiness. New Haven 2008
Watzlawick, P./Beavin, J. H./Jackson, D.D.: Menschliche Kommunikation. Formen, Störungen, Paradoxien. Bern 2000

